Ao acompanhar 237 pacientes admitidos no Hospital das Clínicas em 2020, pesquisadores da USP constataram que 91% ainda apresentavam alteração no pulmão 24 meses após a alta, sendo a fibrose – 33% dos casos – a mais preocupante.
Maria Fernanda Ziegler | Agência FAPESP
Dois anos após a alta hospitalar, a maioria dos pacientes que tiveram COVID-19 grave e precisaram ser intubados está apresentando sequelas pulmonares de longo prazo. Até mesmo alguns indivíduos que tinham tido uma boa recuperação após a doença voltaram a manifestar piora no quadro 24 meses após a internação. Foi o que mostrou estudo conduzido no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FM-USP), no âmbito do qual estão sendo monitorados 237 pacientes que desenvolveram a forma grave da infecção em 2020.
Entre os participantes, 219 (91%) apresentavam alguma alteração pulmonar nessa avaliação após dois anos, sendo 139 (58%) casos de inflamação no órgão e 80 (33%) de fibrose (quando o tecido, em decorrência de múltiplos danos, sofre alterações que o tornam mais rígido e dificultam as trocas gasosas). Entre os que tiveram lesões semelhantes à fibrose, cinco pacientes (2%) demonstraram melhora da alteração pulmonar em comparação com a avaliação feita um ano após a internação. No entanto, 20 (25%) apresentaram piora no quadro.
Acompanhamento: melhora e piora
Publicado na revista The Lancet Regional Health – Americas, o estudo sobre as sequelas pulmonares de pacientes com COVID-19 grave integra um projeto apoiado pela FAPESP e pelo Instituto Todos pela Saúde. O grupo pretende acompanhar mais de 700 pacientes por pelo menos quatro anos após terem sobrevivido à internação por COVID-19. O trabalho investiga os impactos do SARS-CoV-2 em diferentes aspectos, desde questões genéticas até os efeitos físicos, psicológicos e cognitivos no que se tornou uma das principais coortes sobre o tema em todo o mundo.
“Em relação às questões pulmonares, dois anos após a alta hospitalar há um perfil de pacientes – que precisou de UTI e de ventilação mecânica, foi intubado e é idoso – com sinais de evolução para uma sequela pulmonar. Precisamos acompanhar para saber se ela será definitiva. Outro dado interessante, que mostra como o coronavírus está surpreendendo a todos, são os 20 participantes que tinham tido uma melhora no primeiro ano e voltaram a piorar na avaliação pulmonar feita após dois anos”, conta Carlos Roberto Ribeiro de Carvalho, professor da FM-USP e coordenador do estudo.
Fibrose
A questão da fibrose é tão preocupante que, na avaliação de três anos pós-COVID (já realizada e ainda em análise), os pesquisadores pretendem fazer biópsias (exames de broncoscopia) para investigar mais a fundo o que tem sido observado por tomografia em termos de alteração da capacidade pulmonar.
“Precisamos descobrir se se trata de uma cicatriz ou de uma fibrose em instalação. A biópsia é importante, pois precisamos avaliar a necessidade de intervenções com medicamentos [corticoides ou antifibróticos] para tentar bloquear a evolução do processo fibrótico”, diz.
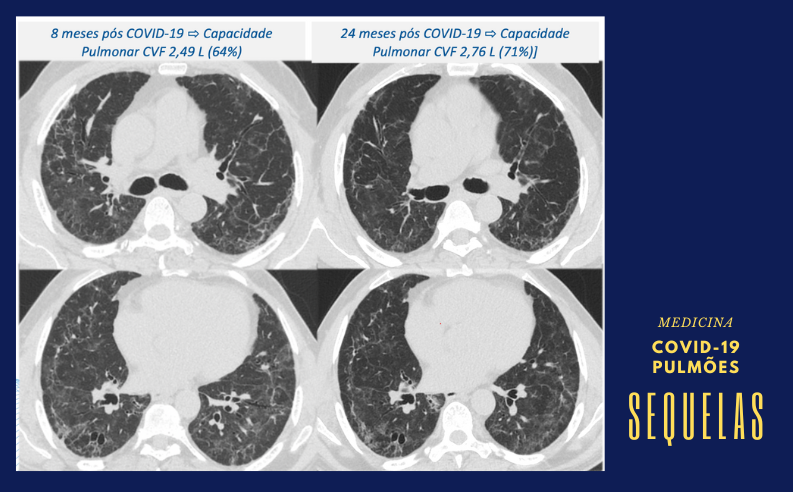
Entre os participantes que tiveram lesões semelhantes à fibrose, cinco (2%) demonstraram melhora da alteração pulmonar em comparação com a avaliação feita um ano após a internação. No entanto, 20 (25%) apresentaram piora no quadro. Imagem: HC-FM-USP
Tratamento complexo e dispendioso
Carvalho explica que existem mais de 200 fatores que podem levar à formação de cicatrizes e fibrose pulmonares. As causas mais conhecidas são a inalação de poeira de carvão, silicatos ou amianto por profissionais de mineração ou trabalhadores que fabricam esses materiais. Há também doenças autoimunes, como esclerodermia, lúpus e artrite reumatoide, cujas inflamações podem gerar essas cicatrizes pulmonares.
“Isso também já tinha sido observado em outras pneumonias virais, mas, no caso do novo coronavírus, a frequência parece ser maior. É um problema que precisa ser monitorado, pois quando a fibrose está em estágio avançado existem apenas dois tratamentos muito complexos e dispendiosos: uso de medicamento [considerado de alto custo] ou o transplante de pulmão. Trata-se, portanto, de uma sequela com grande peso para o indivíduo e de custo elevado. Existe, inclusive, uma preocupação em relação à sobrecarga do Sistema Único de Saúde [SUS]”, afirma.
Sem fibrose, mas com bronquiolite
O estudo também identificou outro perfil de sequela pulmonar pós-COVID: pacientes que não precisaram de atendimento de UTI, mas tiveram de receber oxigênio estão evoluindo para um quadro de doença de pequenas vias aéreas, como uma espécie de bronquiolite.
“Diferentemente daqueles que foram intubados e estão apresentando fibrose, os que precisaram apenas de oxigênio durante a internação estão evoluindo para uma doença nos brônquios, que ainda estamos estudando”, diz.
O trabalho tende a auxiliar na criação de novos protocolos de tratamentos para pacientes com sequelas pulmonares pós-COVID ou COVID longa. Carvalho afirma ainda que as principais queixas são fadiga e fraqueza.
Aspectos sintomáticos
“Observamos que esses dois sintomas podem estar relacionados com três aspectos diferentes. Em alguns casos, a fadiga e a fraqueza podem estar associadas à doença do pulmão. Em outros, pode ser uma doença cardíaca. Há ainda a possibilidade de ser um problema muscular, como a sarcopenia [perda significativa de força e de massa muscular], por exemplo”, conta.
“É necessário levar isso em conta, pois o tratamento vai ser diferente para cada um desses casos. Mas, sobretudo, é importante saber que existe tratamento e que o nosso projeto de pesquisa tem o objetivo de aumentar a compreensão sobre as sequelas da COVID-19 e de como tratá-las. Estamos atrás disso”, completa.
Destaque – Imagem: aloart
Publicação:
Terça-feira | 28 de maio, 2024